Tinea versicolor multicolor este o infecție fungică a stratului cortical al pielii. Cel mai adesea, această boală apare la persoanele de vârstă fragedă. La copii, este relativ rar, care este cel mai adesea asociat cu boli cronice care scad imunitatea. Fără tratament, petele maronii pot persista pe corpul uman pentru o lungă perioadă de timp, ceea ce duce adesea la complexe psihologice.
Un pic despre structura pielii
Pielea este un organ uman unic compus din mai multe straturi. Cel mai de sus este epiderma. Compoziția celulară a epidermei este actualizată zilnic, celulele moarte dispar, luând cu ele particule de praf, microbi, murdărie. Actualizarea este posibilă datorită reproducerii intense a celulelor epiteliului bazal. Celulele tinere se mișcă treptat în sus, pe măsură ce celulele mai tinere le deplasează de jos.
Treptat, acumulează keratina, își pierd nucleul și mor. Cel mai înalt strat constă din fulgi de celule moarte care sunt umplute cu keratină. La suprafață, ele sunt slab interconectate și dispar treptat. Celulele vii sunt atât de strâns legate încât particulele virale nu pot pătrunde prin ele.
În plus, suprafața pielii este în plus protejată de un film lipidic și secreții ale glandelor sebacee. Celulele imunitare produc un strat superior al proteinelor protectoare ale epiteliului. Aceștia leagă microorganismele patogene, împiedicând ingerarea lor. Secretul glandelor sudoripare are și un efect bactericid. Datorită acestui fapt, pielea umană este protejată în mod fiabil de introducerea agenților patogeni din mediul extern.
Agentul cauzal al lichenului multicolor
Agentul cauzator al acestei patologii este ciuperca oportună - Malassezia furfur. Ciuperca trăiește pe pielea a 90% din persoanele sănătoase. Imunitatea împiedică germinarea sporiilor, dar când scade, apar forme vegetative ale ciupercilor, miceliului. Mycelium - propagarea activă a celulelor patogene. Se dezvoltă în straturile mai profunde ale pielii, provocând un proces inflamator.
 În același timp, epiteliul începe să se apere, celulele stratului bazal se multiplică viguros. Ca rezultat, reînnoirea epidermei are loc de mai multe ori mai rapid, astfel încât, împreună cu baloanele de excitat, ciuperca este de asemenea scoasă din organism. Prin urmare, zonele afectate de ciuperci sunt foarte fragile, ceea ce a dat al doilea nume pentru această patologie - pityriasis versicolor.
În același timp, epiteliul începe să se apere, celulele stratului bazal se multiplică viguros. Ca rezultat, reînnoirea epidermei are loc de mai multe ori mai rapid, astfel încât, împreună cu baloanele de excitat, ciuperca este de asemenea scoasă din organism. Prin urmare, zonele afectate de ciuperci sunt foarte fragile, ceea ce a dat al doilea nume pentru această patologie - pityriasis versicolor.
Celulele de protecție reacționează prost la ciupercă, deoarece se obișnuiesc cu prezența sa constantă pe piele sub formă de spori inactivi. Imunitatea răspunde numai cu factori umorali - proteinele din sânge. Ca rezultat, aceasta duce la inflamații similare alergiilor. Adesea, fără un tratament adecvat, patologia poate dura ani întregi.
Forma patogenă a bolii nu este contagioasă, dar poate fi periculoasă pentru persoanele cu imunitate redusă. Infecția cu lichen mai multe culori este posibilă:
- în contact fizic strâns;
- atunci când se utilizează lenjeria comună;
- atunci când utilizați obiecte de igienă personale comune.
Factori predispozanți
Sporii de ciuperci locuiesc în pielea a aproape tuturor oamenilor sănătoși. Totuși, pentru ca ciuperca să trăiască, ea are nevoie de anumite condiții. Principalii factori de risc care pot cauza lipsirea includ:
- diabet;
- sarcinii;
- tuberculoza;
- prelungirea stresului psiho-emoțional;
- epuizare;
- viral infecție;
- umflare;
- HIV;
- transpirație excesivă;
- hipotiroidism;
- tratamentul cu citostatice.
În timpul sarcinii, această patologie apare datorită scăderii naturale a imunității sub influența factorilor hormonali.
Cel mai adesea, simptomele apar în a șasea lună, deoarece până în acest moment imunosupresia devine din punct de vedere clinic semnificativă.
Care sunt simptomele?
Simptomele principale ale lichenului multi-color includ:
- galben, roz, pete maro deschis pe piele;
- mâncărimi slabe;
- peelingul zonelor afectate.
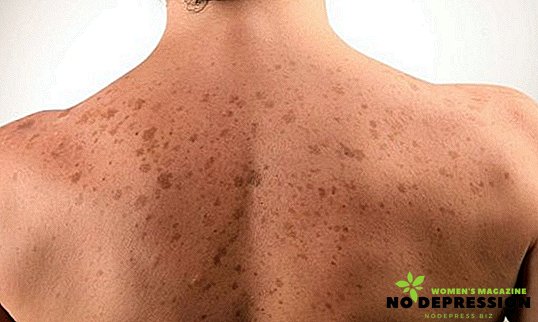
Inițial, în jurul foliculilor de păr se formează pete de diferite culori, crescând treptat până la dimensiuni mari. Elementele care lipsesc se pot uni, formează o formă cu contururi neregulate. Petele tintite au culori diferite, pentru care boala a primit numele. Însă melcii maturi au o culoare maro închis.
Marginile petelor sunt în același timp cu suprafața pielii, nu se deosebesc de țesutul sănătos. Palparea lor nu provoacă nici un disconfort și, atunci când este apăsat, petele nu dispar. Suprafața este acoperită cu mici cântare uscate, acestea fiind ușor de îndepărtat folosind oglinzi speciale. Cele mai frecvente pete sunt asimetrice, de obicei apar pe pielea pieptului, gâtului, abdomenului.
La copii și pubertate, pete dispuse pe piele, acoperind spatele, pieptul și axile, picioarele.
Nu toată lumea înțelege cât de periculoasă este această patologie. Durata prelungită a bolii poate duce la o activitate excesivă a sistemului imunitar. Un mecanism similar subliniază dezvoltarea manifestărilor alergice ale pielii, dermatitei atopice.
Măsuri de diagnosticare
Diagnosticul ar trebui să se adreseze unui dermatolog. Ascultă plângerile pacientului, colectează un istoric, ia materiale pentru investigații suplimentare. Principalul simptom este prezența petelor multicolore.
În cazurile îndoielnice, medicii prescriu teste de clarificare:
- Testul lui Balzer. Suprafața pielii cu o pată pătată cu o soluție alcoolică de iod. Ciuperca conduce la distrugerea stratului cornos al pielii, prin urmare, zonele înfundate vor fi vopsite cu iod mai intens decât epiderma sănătoasă.
- Simptomul Benye. Dacă țineți suprafața petei cu muchia unui geam special, fulgii superioare ai stratum corneum se vor exfolia sub formă de așchii mici.
- Lămpi de iradiere din lemn. Lumina acestei lămpi duce la apariția fluorescenței în celulele fungice. Ca rezultat, ciuperca dă o strălucire galbenă sau maro închisă într-o cameră întunecată.
În plus, puteți efectua o microscopie a scalelor pielii. Pentru a face acest lucru, medicul șterge pielea din leziune cu un diapozitiv de sticlă, colectează fulgi. Apoi, acestea sunt înmuiate într-o soluție slabă de alcaline, studiat sub microscop. Miceliul fungului este definit ca filamente groase, scurte, curbe. Împreună cu ele se găsesc spori ai ciupercii - sunt rotunzi, acoperite cu o capsulă cu două straturi, aranjate în ciorchini de struguri.
Înainte de începerea tratamentului, medicul trebuie să prescrie un număr de studii care să contribuie la determinarea cauzei:
 Sânge complet cu leukoformula. Aceasta va permite evaluarea stării generale a corpului, numărul de clase de celule imune, pentru a identifica eșecul sistemului imunitar sau boala inflamatorie cronică.
Sânge complet cu leukoformula. Aceasta va permite evaluarea stării generale a corpului, numărul de clase de celule imune, pentru a identifica eșecul sistemului imunitar sau boala inflamatorie cronică.- Determinarea glucozei în sânge și toleranța la aceasta. Această patologie la persoanele de vârstă înaintată indică adesea problemele metabolismului carbohidraților. În cazul unei ușoare creșteri a glucozei, se efectuează un test de toleranță la glucoză. Pentru a face acest lucru, pacientul determină nivelul zahărului pe stomacul gol, apoi dă să bea apă dulce și conduce din nou un studiu.
- Analiza biochimică a sângelui va furniza informații detaliate privind activitatea diferitelor sisteme. Deoarece versicolor versicolor poate apărea cu o varietate de patologii cronice, acestea pot fi detectate atunci când parametrii biochimici ai sângelui se schimbă.
- ELISA de sânge pentru anticorpi HIV. Această infecție este dăunătoare celulelor sistemului imunitar, care poate provoca imunodeficiența, reduce activitatea factorilor de protecție.
Cum este tratamentul?
Tratamentul acestei patologii se efectuează pe bază de ambulatoriu, pacientul nu are nevoie de o foaie de disabilitate. Dacă, potrivit rezultatelor analizei, a fost stabilit un nivel ridicat al zahărului din sânge pentru pacient, se prescrie o dietă, ceea ce implică limitarea consumului de carbohidrați simpli. De asemenea, trebuie să excludeți din dieta dvs. dulciuri, pâine albă, cartofi, orez alb.
De droguri:
- Baza tratamentului acestei boli este medicamentele keratolitice. Cu ajutorul lor, legătura dintre cântarele excesive este întreruptă. Din acest motiv, reînnoirea epidermei este accelerată, agentul patogen este excretat din piele.
- Medicamente antimicotice. Violați ciclul de viață al ciupercilor, împiedicați reproducerea și răspândirea lor.
- Cu o formă limitată de patologie, medicul poate prescrie medicamente antifungice locale: Fluconazol, Clotrimazol, Miconazol, Bifonazol. Unguent sau spray este aplicat pe suprafața modificată și țesutul sănătos adiacent de câteva ori pe săptămână timp de 7 zile. De obicei, un astfel de curs de tratament este suficient pentru a elimina simptomele.
Printre minusurile terapiei medicamentoase se poate numi o toxicitate destul de ridicată a medicamentelor antifungice.
Un regim de tratament alternativ combină tratamentul pielii cu keratoliticele - medicamente antifungice naturale. Eficiența maximă este indicată de acidul salicilic 2%, care este aplicat cu un tampon de bumbac, iar apoi zonele afectate sunt tratate cu iod. Un efect terapeutic bun arată un vorbitor cu acid salicilic, resorcinol și alcool. Acesta poate fi ușor pregătit în farmacii de stat. Cu toate acestea, merită să ne amintim că acest instrument are un termen de valabilitate redus, deci pentru tratament trebuie să comandați un lot proaspăt.

De asemenea, puteți folosi tratamentul conform metodei lui Demyanovich. Este un tratament pentru piele cu următoarele preparate:
- Soluție 20% de benzoat de benzii;
- 20% unguent sulfuric-salicilic;
- Soluție de hiposulfat de sodiu 60%.
Apoi, soluția de acid clorhidric 6% se aplică în zonele afectate, care are un efect antifungic.
Tratamentul sistemic al herpesului poate fi prescris pentru leziuni extinse ale pielii sau în cazul reapariției bolii. Cele mai frecvent prescrise comprimate sunt Itraconazole - acestea sunt administrate în 100 mg de două ori pe zi după mese timp de 2 săptămâni. Acest instrument are un efect negativ asupra stării ficatului, deoarece merită în mod regulat să se verifice activitatea corpului cu ajutorul unor măsuri speciale de diagnosticare.
Metode tradiționale de tratament
În plus, puteți folosi preparate populare dovedite:
- Acid boric. Se iau 20 ml de acid boric, se amestecă cu 200 ml apă fiartă. După ce amestecul sa răcit, tratați pielea de câteva ori pe zi.
- Bomboană cu celandină. Luați o lingură de tulpină de plante zdrobită, adăugați un pahar de apă clocotită. Lăsați soluția perfuzată timp de 20 de minute. Masa răcită este aplicată pe pielea afectată de două ori pe zi.
- Un amestec de serii și eucalipt. Luați două linguri de amestec, turnați apă fiartă, lăsați să se infuzeze timp de o jumătate de oră într-o baie de apă. Această soluție este utilizată la culcare.
Amintiți-vă că toate metodele de tratament trebuie să fie coordonate cu specialiștii prezenți.
Măsuri preventive
Pentru a evita recidiva, se recomandă utilizarea șampoanelor antifungice, cum ar fi Nizoral, Ketoconazol. Fondurile sunt utilizate timp de 3 zile la rând pentru o lună. Persoanele care au avut lichen multi-color trebuie să poarte haine din țesături naturale - astfel de lucruri permit transpirația să se evapore, nu creează un efect de seră, care este un factor favorabil pentru dezvoltarea ciupercii.
Pentru ao obține, diluează o lingură de sodă într-un litru de apă fierbinte, adăugați un pic de săpun pentru rufe. În această soluție, înmuiați lucrurile timp de una până la două ore, apoi spălați-le în mod obișnuit. După spălare, rufele trebuie să fie călcate pe ambele părți cu abur, ceea ce va împiedica re-infectarea cu forma patogena a ciupercilor.
De asemenea, pentru profilaxia după tratament, este necesar să se efectueze curățarea zilnică umedă cu ajutorul dezinfectanților.
Unele recomandări din partea specialiștilor pentru a preveni infecția cu ciuperca:
- Evitați plajele murdare.
- Când vizitați băi publice, saune, piscine, nu uitați să vă spălați cu atenție pielea cu un prosop și săpun în timp ce faceți baie în duș.
- După baie, lăsați-vă pielea să se relaxeze și abia apoi să faceți plajă la soare.
- Nu permiteți nimănui să vă utilizeze articolele de igienă personală, să nu folosească alte persoane.
- După ce jucați sport, asigurați-vă că faceți un duș igienic sau o baie.
O bună metodă de prevenire este consolidarea imunității. Începeți să vă întăriți, să faceți baie cu sare de mare, să procesați periodic pielea cu o soluție de alcool salicilic.


 Sânge complet cu leukoformula. Aceasta va permite evaluarea stării generale a corpului, numărul de clase de celule imune, pentru a identifica eșecul sistemului imunitar sau boala inflamatorie cronică.
Sânge complet cu leukoformula. Aceasta va permite evaluarea stării generale a corpului, numărul de clase de celule imune, pentru a identifica eșecul sistemului imunitar sau boala inflamatorie cronică.